Общая информация
Болезнь, или пурпура Шенлейна-Геноха (геморрагический васкулит, аллергическая пурпура, капилляротоксикоз), относится к наиболее распространенной форме геморрагического заболевания. В Международной классификации болезней (МКБ) патологию называют «аллергическая пурпура». Код по МКБ-10: D69.0.
Врачи отмечают, что болезнь Шенлейна-Геноха, проявляющаяся в виде пурпуры, может возникать как у детей, так и у взрослых. Основные причины ее появления связаны с нарушениями в иммунной системе, инфекциями, а также аллергическими реакциями. В частности, инфекционные заболевания, такие как стрептококковая инфекция, могут спровоцировать развитие этой патологии. У взрослых факторами риска могут быть хронические заболевания и стрессовые ситуации.
Лечение болезни Шенлейна-Геноха, как правило, включает использование противовоспалительных препаратов и кортикостероидов для уменьшения воспаления и облегчения симптомов. Важно также контролировать сопутствующие заболевания и избегать факторов, способствующих обострению. Врачи подчеркивают, что ранняя диагностика и своевременное лечение играют ключевую роль в успешном восстановлении пациентов.

Врачи отмечают, что болезнь Шенлейна-Геноха, или аллергический васкулит, может возникать как у детей, так и у взрослых, хотя чаще всего она диагностируется в детском возрасте. Основными причинами появления заболевания являются инфекционные агенты, такие как вирусы и бактерии, а также аллергические реакции на определенные продукты или медикаменты. Врачи подчеркивают, что генетическая предрасположенность также играет значительную роль в развитии болезни.
Лечение болезни Шенлейна-Геноха требует комплексного подхода. Врачами рекомендуется применение противовоспалительных препаратов, таких как нестероидные противовоспалительные средства, для уменьшения симптомов. В более тяжелых случаях может потребоваться назначение кортикостероидов. Важно также учитывать индивидуальные особенности пациента и проводить регулярный мониторинг состояния здоровья. Врачи акцентируют внимание на необходимости ранней диагностики и своевременного лечения, что способствует улучшению прогноза и снижению риска осложнений.
Патогенез (механизм развития)
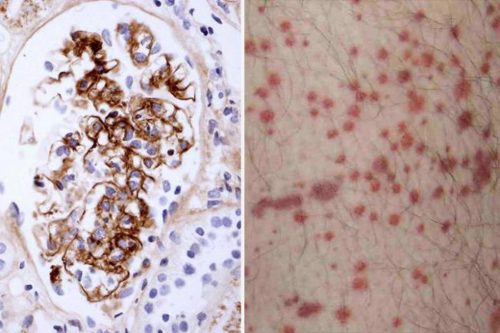
Геморрагический васкулит (ГВ) принадлежит к числу аутоиммунных заболеваний. В основе патогенеза болезни лежит повышенное образование низкомолекулярных антигенов, входящих в иммунный комплекс. Они, циркулируя в биологической жидкости, начинают оседать на стенках мелких сосудов, повреждая их. Повышается сосудистая проницаемость, нарушается система свертывания крови.
В очаге повреждения наблюдается активность составляющих биологической жидкости. К пораженному участку устремляются тучные клетки, нейтрофилы, фагоцитирующие мононуклеары, базофилы, эозинофилы. Такая ненормальная активность провоцирует развитие асептического воспалительного процесса с преимущественным поражением микроциркуляторного русла — артериол, капилляров, венул.
Этиология (причины развития)
Этиология аллергической пурпуры до конца не изучена. Однако дебют болезни чаще приходится на холодное время года, что дает основание полагать об инфекционной ее природе. У большинства заболевших пурпура Шенлейна-Геноха выявляется через 2-3 недели после перенесенной ангины, скарлатины, трахеита, бронхита, тонзиллита, кори, краснухи, ветряной оспы и других инфекционно-вирусных болезней. Внимание!
Известны случаи, кода пурпура Шенлейна-Геноха появляется у детей после проведения вакцинации против брюшного тифа, кори, гриппа.
Основываясь на многолетних наблюдениях, специалисты называют следующие общие триггеры (пусковой фактор), которые способны спровоцировать это заболевание аутоиммунного характера:
- Аллергия. В анамнезе многих больных с ГВ имеется предрасположенность к различным видам аллергии. У них аллергические реакции возникают на пищу, медикаменты. Такие люди часто страдают дерматитами, диатезом, поллинозом, аллергическим насморком.
- Лекарственная терапия. Случаи болезни отмечались после длительного приема антибиотиков, нестероидных противовоспалительных и антиаритмических средств.
- Другие причины. Употребление алкоголя, пищевые продукты, глистные инвазии, переохлаждение, укусы насекомых, сахарный диабет, цирроз печени, злокачественные новообразования – дополнительные триггеры. Иногда патология возникает в период беременности.
Часто установить точные причины развития геморрагического васкулита не удается. Некоторые врачи склоняются к мнению, что болезнь возникает после инфекции только в случае, когда у человека имеется генетическая предрасположенность к аутоиммунным заболеваниям. В любом случае, иммунная система неадекватно реагирует на предполагаемые причины, воспринимая их как угрозу для организма. Иммунитет запускает защитный механизм, разрушающий собственные здоровые ткани.
Болезнь Шенлейна Геноха, или аллергический васкулит, вызывает много вопросов как у взрослых, так и у родителей детей. Основные причины появления этой патологии связывают с инфекциями, особенно после перенесенных вирусных заболеваний, а также с аллергическими реакциями на лекарства или продукты. Многие специалисты отмечают, что генетическая предрасположенность также может играть важную роль. Симптомы болезни варьируются от кожных высыпаний до болей в суставах и нарушений работы почек. Лечение включает в себя применение противовоспалительных препаратов, кортикостероидов и, в некоторых случаях, иммунодепрессантов. Важно, чтобы терапия назначалась врачом, так как неправильный подход может усугубить состояние. Родители должны внимательно следить за симптомами у детей и вовремя обращаться за медицинской помощью.

Болезнь Шенлейна Геноха, известная также как аллергический васкулит, вызывает множество вопросов как у взрослых, так и у родителей детей, страдающих от этого недуга. Многие специалисты считают, что основными причинами появления болезни являются инфекции, аллергические реакции и нарушения иммунной системы. У детей часто заболевание может быть связано с перенесёнными вирусными инфекциями, такими как грипп или ангина. У взрослых же факторы риска могут включать хронические заболевания и воздействие токсинов.
Лечение болезни Шенлейна Геноха обычно включает применение противовоспалительных препаратов, кортикостероидов и антигистаминов. Важно также следить за состоянием пациента и при необходимости корректировать терапию. Многие пациенты отмечают, что соблюдение диеты и здоровый образ жизни способствуют улучшению состояния. Однако, несмотря на наличие методов лечения, важно помнить, что каждый случай индивидуален, и консультация с врачом является необходимым шагом для выбора оптимальной стратегии лечения.
Клинические симптомы
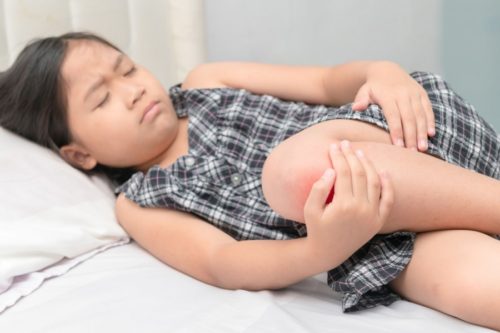
- Кожный синдром. Кожная сыпь наблюдается практически у всех больных, именно по ней чаще всего и диагностируют ГВ. В дебюте болезни они ярко-красного цвета, затем становятся багрово-синими. Геморрагические высыпания на коже (пурпура) могут располагаться в виде отдельных элементов на некотором расстоянии друг от друга или группами. Величина высыпаний может быть различной, но чаще они мелкие. При надавливании не исчезают. Сыпь локализуется на ягодицах, нижних конечностях, голове, реже на туловище, руках. При тяжелом течении болезни высыпания сливаются в одно большое пятно, возникает некроз тканей.
- Суставной синдром. Такое явление встречается у 70% пациентов. Боли и отеки фиксируются в крупных суставах (голеностопных, коленных) и могут быть различной интенсивности. Обычно деформация суставов и нарушение их подвижности не возникает. Боль может, как внезапно начаться, так и внезапно исчезнуть.
- Почечный синдром. В случае поражения сосудов почек они могут кровоточить (у 20-35% больных). Кроме того, могут развиться гематурия (кровь в моче) и протеинурия (белок в моче). Артериальная гипертензия фиксируется редко. Проблемы с почками, как правило, носят серьезный характер опасный для жизни.
- Поражение желудочно-кишечного тракта. Сильные приступообразные боли в животе – признак, обусловленный кровоизлиянием в стенку кишечника. Болевой синдром возникает внезапно и часто локализуется в правом подреберье, по центру живота. Иногда появляется тошнота, рвота, лихорадка.
Внимание!В разгар болезни часто отмечается боль в животе, повышение температуры тела, увеличение числа лейкоцитов в крови. Поэтому врачи ошибочно прибегают к операции по поводу предполагаемого острого воспаления в брюшной полости.
Поражение других органов и систем – редкое явление (менее 5% всех случаев). У таких пациентов наблюдаются:
- геморрагическая пневмония (одышка, назойливый кашель с кровью);
- геморрагический перикардит, эндокардит (боль в районе груди);
- поражение головного мозга (головная боль, головокружение, менингит);
- отек мошонки.
Для перечисленных симптомов характерно воспаление сосудов этих органов.
Современная классификация
Классификация аллергической пурпуры основана на тяжести клинических проявлений:
- легкая степень – незначительные высыпания на коже, слабый болевой синдром;
- средняя степень – выраженные ярко-красные высыпания, суставной синдром по типу артрита, боль в животе;
- тяжелая степень – почечная недостаточность, кровотечение в ЖКТ, масштабные высыпания, образовавшие большое пятно с язвами и некротическими участками.
В клиническом течении различают:
- острую фазу, характерную для дебюта болезни или ее рецидива в дальнейшем;
- фазу ремиссии (стихания), которая фиксируется при ослаблении или исчезновении признаков.

Диагностические исследования
В медицине не существует каких-нибудь специфических лабораторных мероприятий, направленных на точное выявление заболевания. У больных с ГВ часто фиксируются следующие изменения в клиническом анализе крови:
- незначительное повышение лейкоцитов;
- повышение числа эозинофилов;
- увеличение количества тромбоцитов;
- ускорение СОЭ.
Биохимический анализ крови показывает увеличение фибриногенов, иммуноглобулинов. Нередко в плазме обнаруживаются сиаловые кислоты, С-реактивный белок. Внимание!Обнаружение этих изменений в крови не является прямым показателем развития геморрагического васкулита. Такие нарушения лишь указывают на воспалительную активность.
В план обследования должны обязательно входить следующие исследования:
- анализ мочи и кала на скрытую кровь;
- УЗИ брюшной полости, почек;
- эзофагогастродуоденоскопия (ЭГДС);
- трахеобронхоскопия;
- биопсия кожи, почек.
Клинические проявления васкулита не имеют этиологической специфичности. Дифференциация диагноза основывается на активном выявлении признаков предполагаемого заболевания.
Тактика лечения
Болезнь Шенлейна-Геноха требует комплексного подхода к терапии. Первоочередная клиническая рекомендация – пересмотр образа жизни. Больной должен отказаться от алкоголя и продуктов, способных вызвать аллергию (цитрусовые, сладости и т.п.). Затем назначают препараты, учитывая симптомы.
Цель медикаментозного лечения – купирование воспалительного процесса и снижение свертываемости крови. Традиционно для терапии применяют следующие группы лекарственных средств:
- глюкокортикостероиды (Преднизолон, Медрол);
- цитостатики (Азатиоприн, Сандиммун);
- антиагреганты (Аспикор, Тиклопидин);
- антикоагулянты (Гепарин, Троксевазин).
Если ГВ сопровождается воспалением суставов, показано применение местных обезболивающих и противовоспалительных лекарственных средств. Нестероидные противовоспалительные средства (НПВС) назначают только при выраженном болевом синдроме. При поражении кожи эффективность доказали сульфаниламиды (Колхицин, Сульфасалазин). Гемодиализ показан, когда у пациента наблюдается выраженная почечная недостаточность. Внутривенное введение иммуноглобулинов и плазмаферез (забор крови, ее очистка и возвращение обратно в кровоток) – крайние меры, применяемые при высокой активности антител. Внимание!Антигистаминные препараты малоэффективны при ГВ, но некоторые специалисты оправдывают их назначение при анамнезе, отягощенном аллергией.
Операцию проводят, если у пациента развиваются осложнения, требующие хирургического вмешательства. Например, перфорация стенок желудка, инвагинация кишки.
Профилактика
Специфических профилактических мероприятий не существует. Врачи рекомендуют вести здоровый образ жизни, а именно:
- отказаться от вредных привычек;
- правильно питаться;
- соблюдать режим дня;
- обязательно высыпаться;
- избегать стрессов, эмоционального перенапряжения;
- принимать любые медикаменты только с разрешения специалиста;
- вовремя лечить инфекционные и вирусные болезни.
Людям с диагнозом болезнь Шенлейна-Геноха показано лечение в курортно-санаторных условиях. Больные должны избегать переохлаждения, употребления продуктов-аллергенов и приема лекарств, а также спиртных напитков. Дети, болеющие геморрагическим васкулитом, обязательно находятся под наблюдением ревматолога. Им не разрешается пребывать длительное рвемя под прямыми солнечными лучами, заниматься активным спортом и делать физиопроцедуры.
Осложнения, прогноз
Среди основных последствий геморрагического васкулита можно выделить:
- желудочно-кишечное кровотечение;
- легочное кровотечение;
- воспаление органов брюшной полости;
- хроническая почечная недостаточность;
- тромбоз сосудов;
- геморрагический инсульт;
- тяжелая анемия.
Массивные кровопотери могут спровоцировать коллапс и анемическую кому.
Прогноз благоприятный при ГВ легкой степени, сопровождающейся кожными высыпаниями. В этом случае прием медикаментов помогает полностью победить болезнь или вывести ее в стадию стойкой ремиссии. Неблагоприятный прогноз имеет хроническое течение капилляротоксикоза, сопровождающегося частыми обострениями и тяжелыми проблемами с почками. Молниеносное (внезапное) обострение может привести к летальному исходу в течение первых суток. Чаще всего это связано с поражением сосудов центрально-нервной системы и кровоизлиянием в мозг.
Болезнь Шенлейна-Геноха – опасное заболевание, требующее своевременной терапии. Если игнорировать симптомы патологии, могут возникнуть необратимые последствия. Они способны не только существенно ухудшить качество жизни, но и привести к летальному исходу. При правильных действиях геморрагический васкулит отступает или ослабевает, человек возвращается к полноценной жизни.
Вопрос-ответ
Каковы основные симптомы болезни Шенлейна Геноха?
Основные симптомы включают кожные высыпания, которые могут проявляться в виде пурпуры, боли в суставах, абдоминальные боли и почечные проблемы, такие как геморрагический нефрит. У детей также могут наблюдаться симптомы со стороны пищеварительной системы, такие как рвота и диарея.
Каковы факторы риска для развития болезни Шенлейна Геноха?
Факторы риска включают предшествующие инфекции, особенно респираторные, а также наличие аллергий и аутоиммунных заболеваний. Наследственная предрасположенность также может играть роль в развитии этой болезни.
Какие методы лечения применяются при болезни Шенлейна Геноха?
Лечение обычно включает поддерживающую терапию, такую как противовоспалительные препараты для уменьшения боли и воспаления. В более тяжелых случаях могут быть назначены кортикостероиды или иммуносупрессоры. Важно также контролировать функции почек и другие сопутствующие симптомы.
Советы
СОВЕТ №1
Обратите внимание на симптомы. При первых признаках, таких как сыпь, боли в суставах или отеки, немедленно обратитесь к врачу. Раннее выявление болезни Шенлейна Геноха может значительно упростить лечение и предотвратить осложнения.
СОВЕТ №2
Следите за своим питанием. Правильное питание может помочь укрепить иммунную систему и снизить риск обострений. Включите в рацион больше фруктов, овощей и продуктов, богатых омега-3 жирными кислотами.
СОВЕТ №3
Регулярно проходите медицинские обследования. Если у вас уже была диагностирована болезнь Шенлейна Геноха, важно регулярно посещать врача для контроля состояния и корректировки лечения при необходимости.
СОВЕТ №4
Обсуждайте с врачом возможные методы лечения. Существует несколько подходов к лечению болезни, включая медикаментозную терапию и физиотерапию. Найдите наиболее подходящий для вас вариант в сотрудничестве с медицинским специалистом.