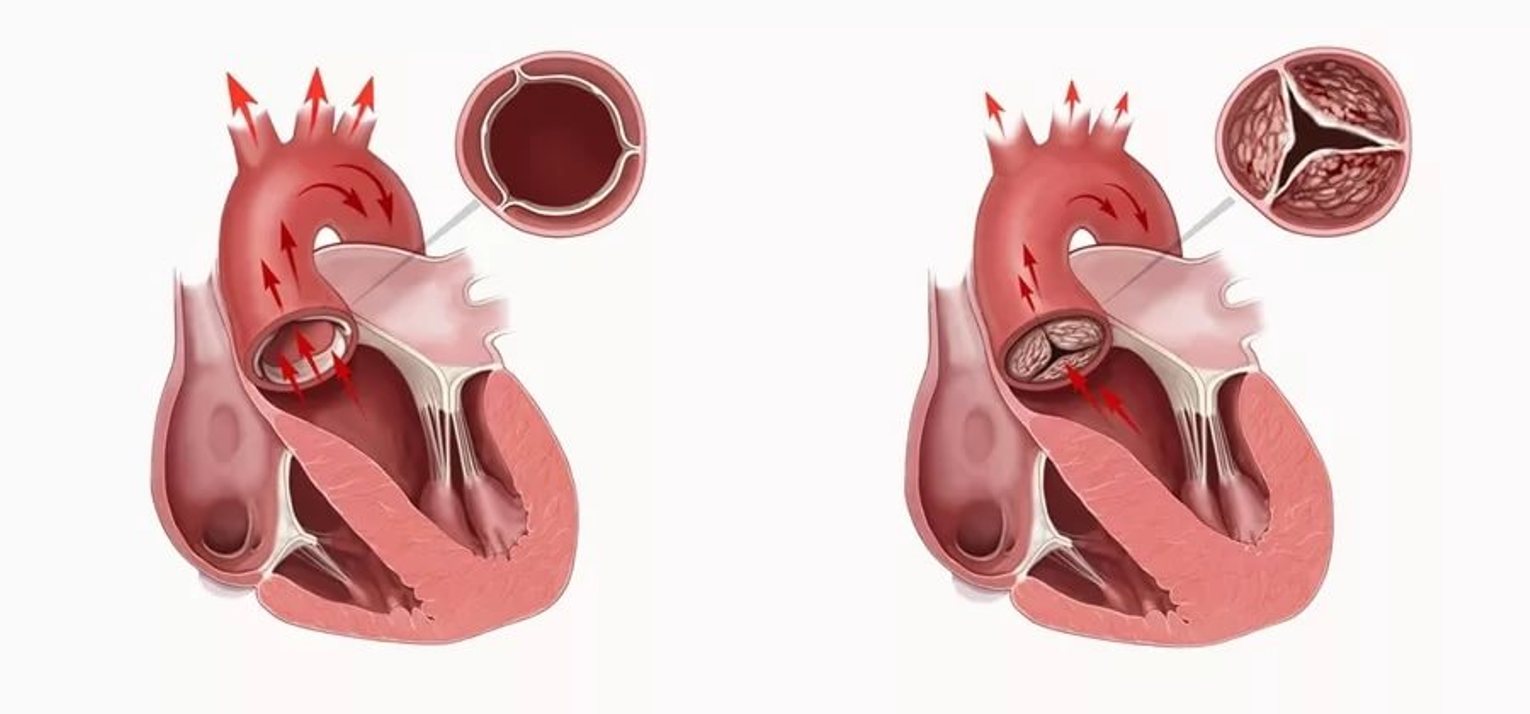
Этиология развития синдрома
Порок проявляется структурным изменением строения клапанов, желудочков, при котором нарушается движение крови. Этиология зависит от того, какой вид патологии выявлен у взрослого либо ребенка: врожденный или приобретенный. Своевременная диагностика обеспечивает длительный исход синдрома.
Приобретенная форма связана с поражением клапанов, возникающим вследствие инфекции, системной патологии, атеросклероза, ревматизма, наследственности. Человек может приобрести заболевание в любом возрасте. Врожденная форма выявляется у 5−8 младенцев из 1000. К причинам ее появления относятся:
- вирусные инфекции, перенесенные женщиной во время беременности;
- ожирение у матери грудничка.
Врачи отмечают, что диагноз «порок сердца» охватывает широкий спектр аномалий, которые могут возникать как в результате генетических факторов, так и в процессе жизни. Симптомы варьируются от легкой одышки и усталости до серьезных проявлений, таких как отеки и боли в груди. В зависимости от формы порока, он может быть врожденным или приобретенным, что влияет на подход к лечению. Врачи подчеркивают важность ранней диагностики, так как запущенные случаи могут привести к серьезным последствиям, включая сердечную недостаточность и риск инсульта. Регулярные обследования и своевременное обращение к специалистам могут значительно улучшить качество жизни пациентов и снизить вероятность осложнений.

Врачи подчеркивают, что диагноз «порок сердца» охватывает широкий спектр аномалий, которые могут возникать как в результате генетических факторов, так и в процессе жизни. Симптомы варьируются от легкой одышки и усталости до более серьезных проявлений, таких как отеки и боли в груди. В зависимости от формы порока, последствия могут быть различными: от незначительного влияния на качество жизни до угрожающих состояниям, требующим хирургического вмешательства. Специалисты отмечают важность ранней диагностики и регулярного наблюдения, так как своевременное лечение может значительно улучшить прогноз и предотвратить осложнения. Врачи призывают пациентов не игнорировать симптомы и обращаться за медицинской помощью при первых признаках недомогания.
Виды патологии
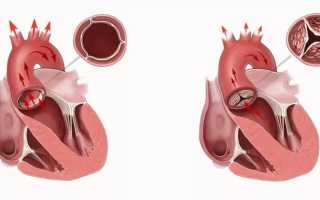
В основе классификации пороков сердца лежат признаки, причины, степень дисфункции сердечной системы и другие критерии. По признакам различают приобретенные и врожденные формы. Если в основе патологического процесса находятся структурные изменения, тогда повреждается митральный либо аортальный клапан, легочный ствол.
- компенсированная: пациент живет, работает, но с некоторыми ограничениями;
- декомпенсированная: больной не способен передвигаться.
По форме тяжести процесс бывает легким, средним и тяжелым. По числу дефектов пороки классифицируются на простые, сложные и комбинированные. В первом случае наблюдается одиночный процесс, во втором — сочетание нескольких дефектов, а в третьем — диагностируются анатомические образования.
Исследования доказали, что у женщин и мужчин существуют свои особенности протекания пороков. У женщин формируется свободное сообщение между легочным стволом и аортой, дефект перегородок, синдром Фалло. У мужчин диагностируется стеноз, коарктация. Врожденные пороки развиваются внутриутробно на любом сроке беременности.
Кардиологи различают белые и синие структурные изменения в сердечной системе. При первом диагнозе врачи делают благоприятный прогноз. Название болезни соответствует внешнему виду кожи. Пациент, страдающий от синего порока, может выглядеть усталым, с синюшным кожным покровом. Тяжелейшим видом этой группы считается синдром Фалло. У больного развивается стеноз, который сопровождается дефектом перегородки, гипертрофией.
Клиническая картина

Клиническая картина похожа на сердечную недостаточность: слабость, боль под лопаткой, отек ног и рук, проблемное дыхание.
У взрослых нарушается работа органа, повышается риск развития следующей клинической картины:
- кашель с кровью;
- сердечная астма;
- распирание в области грудной клетки.
Порок сердца выявляется у детей при рождении либо диагностируется к трем годам. Это значит, что у малыша наблюдаются проблемы с дыханием и сердечной деятельностью. Чтобы устранить патологию, назначается операция. Если первые признаки проявляются в слабой степени, применяется выжидательная терапия.
Если дефект незначительный, ребенок живет нормально. Дискомфорт отсутствует. В некоторых случаях по мере взросления малыша болезнь усугубляется. Появляется недомогание при физической работе. У подростков развивается комбинированный вид патологии, который требует проведения нескольких операций.
К сложным состояниям относится синдром Лютамбаше (ВДМПЖ), который провоцирует тяжелую форму пневмонии. Дополнительно наблюдаются следующие признаки:
- частое сердцебиение;
- расширенные границы главного органа человека;
- большая печень.
Дополнительно развивается клиническая картина, характерная для гипотрофии. Частым осложнением синдрома является сердечная недостаточность: бактериальный эндокардит, ишемия. Вылечить ребенка с 4 степенью трудно, так как требуется операция по пересадке легких либо сердца.
Чаще дети с таким диагнозом умирают от воспаления легких. При компенсированной форме ребенок развивается нормально до трех лет. Возникновение синдрома сопровождается цианозом губ и носа, одышкой, кашлем, удушьем.
Диагноз «порок сердца» вызывает у людей множество эмоций и вопросов. Многие отмечают, что симптомы могут быть различными: от одышки и усталости до болей в груди. Часто пациенты жалуются на учащенное сердцебиение и отеки, что заставляет их задуматься о качестве жизни. Формы порока сердца варьируются от врожденных до приобретенных, что также влияет на восприятие диагноза. Некоторые люди делятся опытом, как им удалось адаптироваться к новому состоянию, в то время как другие сталкиваются с серьезными ограничениями. Последствия могут быть тяжелыми, включая риск сердечной недостаточности и других осложнений. Обсуждая эту тему, важно помнить о поддержке и понимании, которые необходимы тем, кто живет с этим диагнозом.

Диагноз «порок сердца» вызывает у людей множество эмоций и вопросов. Многие отмечают, что симптомы, такие как одышка, усталость и боли в груди, могут проявляться неожиданно, что делает диагностику сложной. Важно понимать, что пороки сердца бывают врожденными и приобретенными, и их формы варьируются от незначительных до серьезных. Некоторые пациенты делятся историями о том, как им удалось справиться с заболеванием благодаря своевременному лечению и изменениям в образе жизни. Однако последствия могут быть серьезными: от ограничений в физической активности до необходимости хирургического вмешательства. Обсуждая эту тему, люди подчеркивают важность регулярных медицинских осмотров и внимательного отношения к своему здоровью, чтобы минимизировать риски и улучшить качество жизни.
Комплексное обследование
Чтобы определить любой порок сердца, показана комплексная диагностика. Кардиолог осматривает пациента, собирает анамнез. Проводится аускультация, чтобы выявить специфические шумы в области органа. Перкуссия позволяет определить границы и формы сердца. Дополнительно применяются следующие методики обследования:
- рентген и УЗИ;
- электрокардиография;
- допплерометрия.
Своевременная диагностика беременной женщины помогает выявить патологию на раннем сроке. Чтобы выявить приобретенную форму, назначаются лабораторные исследования. Это связано с тем, что болезнь провоцируют инфекции, вирусы. Субкомпенсированный процесс проявляется сердечной недостаточностью.
Можно поставить диагноз на основе результатов УЗИ. Чаще выявляется ревматическое поражение сердца у взрослых, которое является осложнением инфекции. Поражается соединительная ткань, миокард.
Терапевтические методики

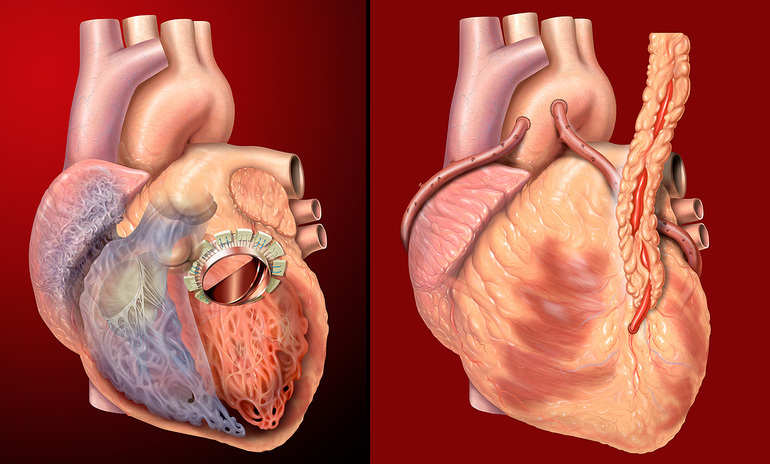
Оперативное вмешательство
Операции, которые проводятся при врожденных пороках, выполняются по трем методам: закрытый, открытый, рентгенохирургический. В процессе первой операции сердце не затрагивается. Во втором случае открывается полость, отключается орган из кровообращения. Манипуляция проводится с помощью аппарата искусственного кровообращения (АИК).
Рентгенохирургическое вмешательство выполняется с помощью тоненьких катетеров, на концах которых предусмотрены баллончики. За ходом операции хирурги-кардиологи следят на экране монитора. С учетом типа порока и состояния пациента хирургическое вмешательство может быть:
- Экстренным. Операция проводится немедленно после выявления синдрома.
- Неотложным. Врач детально подготавливается к предстоящей манипуляции.
- Плановым. Предварительный выбор даты и время оперирования.
Существует 2 подхода к оперативному лечению: радикальный и паллиативный. Первая методика полностью устраняет болезнь. Операция проводится по открытой методике и при разных дефектах перегородки. Паллиативное вмешательство считается вспомогательным. Его назначают с целью нормализации либо улучшения кровообращения и подготовки сосудистого русла к радикальной коррекции.
Паллиативная операция не устраняет синдром, но способствует существенному улучшению состояния пациента. Радикальным оперативным лечением порока считается операция Фонтена. В процессе ее проведения удаляется правый желудочек.
Реабилитация и осложнения
Чтобы повысить качество жизни, требуется реабилитация. На первом этапе определяются главные потребности пациента.
Затем ставится сестринский диагноз, выявляются основные проблемы больного:
- физиологические;
- психологические;
- проблемы, связанные с безопасностью.
На третьем этапе определяются цели, которые должна поставить перед собой медсестра. В 4 этап входит реализация обязательств согласно схеме терапии. На последнем этапе производится оценка эффективности сестринского ухода. Порок сердца опасен своими последствиями:
- недостаточность в области левого желудочка;
- правожелудочковая недостаточность.
При первом диагнозе наблюдается пенистая мокрота с кровью. В клетках сердца присутствует гемосидерин, который является признаком инфаркта.
Прогноз и профилактика
Незначительные изменения в клапанном аппарате не сопровождаются поражением сердечной мышцы. Пациент может находиться в фазе компенсации длительный период. При этом не нарушается его трудоспособность.
Процесс развития декомпенсации и последующий прогноз определяются следующими факторами:
- рецидивирующие ревматические атаки;
- интоксикация;
- инфекция;
- физические перегрузки;
- нервные перенапряжения.
Заболевание провоцирует сердечную недостаточность, острую декомпенсацию и смерть. При митральном стенозе прогноз отрицательный, так как сердечная мышца не способна поддерживать компенсированную стадию. Развиваются застойные явления в малом кругу.
Трудоспособность носит индивидуальный характер и определяется степенью физической нагрузки. Если признаки декомпенсации отсутствуют, трудоспособность не нарушается. Недостаточное кровообращение требует полного прекращения трудовой деятельности. При любой форме порока сердца рекомендуется придерживаться умеренной физической активности, отказаться от курения и спиртного, выполнять ЛФК, проходить санаторное лечение.
Профилактика врожденного порока не разработана, так как оказать воздействие на развитие ребенка в период беременности сложно. Предупредить приобретенную форму синдрома можно, проводя терапию вирусных, хронических и инфекционных заболеваний. При устойчивой дисфункции сердечной системы ограничивается физическая работа. Пациенту показана диетотерапия, неактивный спорт.
Вопрос-ответ
Какие основные симптомы порока сердца?
Симптомы порока сердца могут варьироваться в зависимости от его типа и степени тяжести. Однако наиболее распространённые проявления включают одышку, утомляемость, отеки ног и живота, учащенное сердцебиение и боли в груди. Важно обратиться к врачу при появлении этих симптомов для своевременной диагностики.
Каковы основные формы порока сердца?
Пороки сердца делятся на две основные категории: врожденные и приобретенные. Врожденные пороки возникают в процессе развития сердца у плода, тогда как приобретенные могут развиваться в результате инфекций, воспалений или других заболеваний. Каждая форма имеет свои особенности и требует индивидуального подхода к лечению.
Каковы возможные последствия несвоевременного лечения порока сердца?
Несвоевременное лечение порока сердца может привести к серьезным последствиям, таким как сердечная недостаточность, аритмии, инсульты и даже смерть. Кроме того, ухудшение состояния может значительно снизить качество жизни пациента, ограничивая его физическую активность и повседневные дела. Поэтому важно регулярно проходить обследования и следовать рекомендациям врача.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования. Если у вас есть предрасположенность к сердечно-сосудистым заболеваниям или вы замечаете у себя симптомы, такие как одышка, боли в груди или усталость, не откладывайте визит к врачу. Раннее выявление порока сердца может значительно улучшить прогноз.
СОВЕТ №2
Обратите внимание на образ жизни. Здоровое питание, регулярные физические нагрузки и отказ от вредных привычек, таких как курение и чрезмерное употребление алкоголя, могут помочь снизить риск развития пороков сердца и улучшить общее состояние сердечно-сосудистой системы.
СОВЕТ №3
Изучите свои симптомы. Если вы заметили изменения в своем самочувствии, такие как учащенное сердцебиение, отеки или постоянная усталость, запишите их и обсудите с врачом. Это поможет специалисту быстрее поставить диагноз и назначить необходимое лечение.
СОВЕТ №4
Поддерживайте эмоциональное здоровье. Стресс и тревога могут негативно влиять на состояние сердца. Практикуйте методы релаксации, такие как медитация или йога, и не стесняйтесь обращаться за поддержкой к психологу, если это необходимо.